Почки — парный орган, который находится по бокам от позвоночника в области поясницы в забрюшинном пространстве. Почки служат одним из главных фильтров в организме человека, через который с мочой выводятся ненужные и вредные для организма вещества. Нарушения в работе почек приводят к почечной недостаточности и накоплению в организме токсинов. Интоксикация организма происходит медленно, а уникальность симптомов проявления затрудняет диагностирование недуга на начальной стадии развития.
Описание заболевания и его разновидности
Почечная недостаточность — патология, которая характеризуется нарушением всех функций почек. Заболевание появляется вследствие расстройства кровоснабжения почек и/или снижения функции органов по удалению токсинов из внутренней среды человека, их фильтрационной и секреторной способностей. Эта патология приводит к ухудшению обмена веществ в организме человека, накоплению отравляющих веществ — продуктов распада, нарушению работы других органов.
Почечной недостаточности присущи две формы:
- острая, развивается довольно резко ввиду воздействия внутренних и внешних факторов, носит повторяющийся и обратимый характер;
- хроническая, которая развивается медленно при всякой хронической аномалии в работе почек и взаимосвязана с рубцовым перерождением тканей (паренхимы), из которых состоит почка, и разрушением нефронов.
Острая недостаточность почек подразделяется на:
- аренальную;
- преренальную;
- ренальную;
- постренальную.
Хроническая недостаточность классифицируется на:
- латентную;
- компенсированную;
- интермиттирующую;
- терминальную.
Рассмотрим каждую форму более подробно.
Классификация острой формы недостаточности почек
В настоящий момент на 1 000 000 человек острая форма встречается у 150–200, часто бывает у пациентов преклонного возраста и в 50% случаев требует осуществления внепочечной чистки крови от отравляющих продуктов обмена (гемодиализа).
Эта форма проявляется внезапным прекращением функционирования почек. Уменьшаются или приостанавливаются образование мочи и мочеотделение, нарушается водно-солевой баланс организма. При вовремя оказанной помощи острая почечная недостаточность обратима — это объясняется способностью эпителия почечных канальцев к регенерации, которая происходит на четвёртый–пятый день отсутствия мочи (анурии). Восстановление после перенесённой острой формы занимает более полугода и зависит от тяжести протекания заболевания и осложнений, которые появились в его результате.
Аренальная форма
К этой форме относится почечная недостаточность в результате удаления одной работающей почки или отсутствия органа вследствие внутриутробного дефекта развития (аплазии). Аплазия почек несовместима с жизнью.
Преренальная форма
Возникает при ухудшении притока крови к тканям почек. При отсутствии своевременного диагностирования преренальная форма переходит в ренальную. Половина случаев острой формы относится к преренальной.
На ухудшение кровоснабжения почек оказывают влияние следующие факторы:
- тромбоэмболия (закупорка тромбом) вен, сосудов почки, почечной артерии;
- внезапное сокращение сердечного выброса и объёма циркулирующей крови в результате сильного кровотечения;
- сердечные заболевания (сердечная недостаточность, воспаление внутренней оболочки сердца и др. );
- нарушение кровоснабжения жизненно важных органов;
- обезвоживание в результате рвоты, диареи, ожогов;
- воспаление брюшной полости;
- острая надпочечниковая недостаточность и т. д.
Ренальная форма
Эта форма возникает в результате равномерного или неравномерного изменения структуры и плотности паренхимы (ткани) почек, а также их размеров и контуров.
Ренальной форме способствуют:
- нарушение кровообращения в почках;
- кислородная недостаточность в тканях почек;
- влияние токсинов (отравление лекарственными препаратами, свинцом, ртутью, ядами, спиртосодержащими жидкостями, не предназначенными для пищевого употребления, грибами и т. д.).
Главное отличие преренальной формы от ренальной заключается в том, что ухудшение кровообращения в первом случае наблюдается в разных органах, а во втором — непосредственно в почках.
Постренальная форма
Постренальная форма характеризуется нарушением мочеотделения из почек. Постренальная форма наиболее распространена, но диагностировать её достаточно сложно, так как при нарушении нормальной работы в одной почке все функции на себя берёт другая.
Причинами возникновения этой формы заболевания могут быть:
- воспаление мочеиспускательного канала (уретрит);
- доброкачественные и злокачественные опухоли органов малого таза;
- камни в почках;
- воспаление оболочки мочеточников;
- повреждение мочеточников и т. д.
Стадии хронической недостаточности почек
В зависимости от регионального распространения на долю хронической формы приходится от 150 до 500 случаев на 1 млн населения, для России частота распространения хронической стадии — порядка 250 случаев на 1 млн населения. По уровню смертности эта форма заболевания занимает 11 позицию среди других патологий.
Обычно к хронической форме заболевания приводят:
- воспаление почечных клубочков в хронической стадии;
- хронический пиелонефрит (бактериальное воспаление почек);
- гибель нефронов почек (нефросклероз) при сахарном диабете;
- поражение почечных канальцев;
- поражение почек при приёме лекарственных препаратов;
- воспаления почек на фоне различных заболеваний;
- злокачественные опухоли и т. д.

Статистические данные говорят о том, что в 75% случаев почечная недостаточность развивается вследствие хронического пиелонефрита
Хроническая форма носит необратимый характер. Для неё характерно нарушение выделительной способности почек за счёт уменьшения количества работающих нефронов, что приводит к увеличению азотсодержащих элементов в крови, расстройству водно-солевого баланса. В конечном счёте при хронической почечной недостаточности нарушается равновесие во всех системах человеческого организма.
Важной особенностью хронической формы служит тот факт, что у пациентов сохраняется удовлетворительное отделение мочи, иногда даже увеличенное, вплоть до момента полного расстройства почечной активности и отравления организма токсическими веществами и продуктами белкового распада (почечной комы).
Хроническая форма протекает в четыре стадии:
- Латентная (начальная, доврачебная). Диагностировать хроническую форму в этой стадии практически невозможно, так как симптомы стёрты и слабо выражены, характерность отсутствует.
- Компенсированная. Недомогания, которые проявлялись в латентной стадии, начинают усиливаться и носят уже системный характер. В анализе крови увеличиваются показатели креатинина и мочевины, а в моче обнаруживается белок и уменьшается её плотность.
- Интермиттирующая. В крови ярко выражено содержание азотистых соединений, показатели мочевины и креатинина достигают уровня 20 ммоль/л и 500 мкмоль/л соответственно.
- Терминальная (декомпенсированная). Самая тяжёлая стадия, является необратимой. Единственным способом сохранить жизнь больного является процедура внепочечной чистки крови (гемодиализ) или пересадка почки.
Терминальная стадия может продолжаться от нескольких месяцев до нескольких лет, поэтому различают несколько форм её течения.
Таблица: формы течения терминальной стадии
| Название формы | Характерные черты, показатели анализа крови |
| I форма | Мочевина — 30 ммоль/л, креатинин — 700 мкмоль/л, мочеотделение близко к нормальным значениям (1,6–1,8 л в сутки) |
| IIa форма | Уменьшением мочеотделения до 1,2–1,5 л в сутки, поражения жизненно важных органов носят обратимый характер |
| IIб форма | Сходна со IIа, но с более глубокими нарушениями в работе организма |
| III форма | Мочевина — 60 ммоль/л, креатинин — 1500–2000 мкмоль/л, калий > 5 ммоль/л. Происходит отказ в работе органов |
Водно-электролитный баланс в I форме возможно довести до удовлетворительного уровня с помощью нехирургической терапии, а поражения жизненно важных органов носят обратимый характер. При наступлении III формы пересадка почки и процедуры внепочечной чистки крови от токсинов — гемодиализа и гемофильтрации — уже не приносят терапевтического эффекта.
Признаки развития патологии
При развитии почечной недостаточности в плазме крови больного происходит увеличение креатинина, мочевины и азотистых соединений, нарушается отток мочи. В результате интоксикации организма появляются вторичные симптомы, которые изменяются в зависимости от фазы протекания.
Симптомы развития острой почечной недостаточности
Острая недостаточность почек протекает в четыре фазы.
Таблица: фазы развития острой почечной недостаточности
| Название фазы | Длительность протекания |
| Начальная | 2–3 дня |
| Олигурическая | 5–15 дней |
| Восстановления диуреза (объёма мочи, выделенной за определённый промежуток времени) | До 14 суток |
| Полного выздоровления | 6–12 месяцев |
Симптомы начальной фазы зависят от заболевания, которое привело к развитию почечной недостаточности.
Олигурическая фаза наиболее тяжёлая и чаще всего заканчивается летальным исходом. Чем длительнее эта фаза, тем прогноз восстановления нормальной работы почек ниже. Признаками наступления олигурической фазы являются:
- нехарактерный тёмный цвет мочи;
- отсутствие чувства голода;
- тошнота и рвота;
- общая слабость организма;
- медлительность и туманность сознания;
- нарушение стула;
- метеоризм;
- судороги;
- боли в пояснице;
- повышение потливости;
- одышка;
- тремор (дрожание) конечностей.
У 10 заболевших из 100 возникает сильнейшее осложнение — желудочно-кишечное кровотечение. Зачастую происходит присоединение других заболеваний (пневмонии и отёка лёгких, воспаления поджелудочной железы, воспаления слизистой оболочки рта, паротита и др.).
При благополучном исходе заболевание переходит в фазу восстановления диуреза. В этой стадии увеличивается количество отделяемой мочи. Но ввиду ещё недостаточного восстановления работы почек происходит сильное уменьшение калия и натрия в организме, что проявляется нарушением ритма сердца, слабостью в мышцах и параличом. В фазе восстановления диуреза нормализуются кислотно-основной и электролитный баланс, уровень азотистых соединений в плазме крови.
В фазе полного выздоровления почки полностью восстанавливают своё нормальное функционирование.
Симптомы развития хронической почечной недостаточности
У больного с хронической почечной недостаточностью отмечаются вялость, общая слабость организма, отсутствие сил, ощущение постоянной жажды и сухости во рту, которые усиливаются с переходом в следующую фазу.
В зависимости от заболевания, в результате которого началась патология, у больного в компенсированной стадии могут возникать следующие симптомы:
- высокое артериальное давление;
- снижение гемоглобина в крови;
- боль в мышцах и суставах;
- отёк конечностей рук и ног.
Наиболее яркие недомогания проявляются в интермиттирующей стадии:
- тошнота и рвота;
- зуд и сыпь на теле;
- снижение потребности в еде;
- нервозность и депрессия;
- боли в сердце и нарушение сердечного ритма;
- одышка;
- подёргивание мышц;
- расстройство сна.
Необратимые изменения в терминальной (декомпенсированной) стадии характеризуются следующими признаками:
- желтушный цвет кожи;
- сонливость;
- задержка мозговой активности;
- ослабление памяти;
- потеря координации действий;
- отсутствие чувствительности;
- отсутствие мышечной силы;
- кашель и затруднённость дыхания;
- аммиачный запах изо рта;
- нарушение стула;
- резкое повышение артериального давления (гипертонический криз).
Для терминальной (декомпенсированной) стадии характерно присоединение других опасных для жизни болезней: пневмонии, отёка лёгких, отёка мозга, инфаркта, застоя крови в печени, кишечных кровотечений, маточных кровотечений, злокачественных опухолей и т. д.
Диагностика заболевания
При подозрении на развитие острой формы почечной недостаточности необходимо незамедлительно вызвать неотложную помощь. Диагностика острой формы проходит строго в условиях стационара. Больному назначаются общий и биохимический анализы крови, исследование мочи, УЗИ почек и мочевого пузыря, для мочеотделения в мочеиспускательный канал вводят катетер.
Для точной постановки диагноза ежедневно определяют:
- в анализе крови — мочевину, креатинин, калий, аммиак, хлор, натрий и др.;
- объём суточной мочи.
Для того чтобы отличить постренальную форму острой почечной недостаточности от остальных форм, проводят УЗИ-эхографию почек (сонографию), исследование почек с помощью цитоскопа (цитоскопию), рентген (ретроградную уретеропиелографию), вводят катетер в мочеточник.
Для хронической формы почечной недостаточности характерно:
- в анализе мочи — снижение скорости фильтрации клубочков почек, увеличение лейкоцитов, наличие цилиндров и белка, уменьшение плотности жидкости;
- в анализе крови — увеличение количества азотистых соединений (остаточного азота, мочевины, креатинина и др.), увеличение СОЭ (скорости оседания эритроцитов), снижение уровня гемоглобина, общего белка, эритроцитов.
Показатель скорости клубочковой фильтрации помогает определить стадию хронической почечной недостаточности и оценивается по результатам анализа мочи (пробы) по Ребергу.
Скорость клубочковой фильтрации — расчётный показатель соотношения в процентах креатинина в моче и плазме крови.
Таблица: зависимость хронической недостаточности почек от скорости клубочковой фильтрации
| Стадия хронической почечной недостаточности | Скорость клубочковой фильтрации |
| Латентная | 50–60 мл/мин |
| Компенсированная | 30–49 мл/мин |
| Интермиттирующая | 15–29 мл/мин |
| Терминальная (декомпенсированная) | 5–14 мл/мин |
Также для диагностики патологии широко применяется анализ мочи (проба) по Зимницкому, который позволяет оценить функционирование почек.
Сущность пробы Зимницкого заключается в определении относительной плотности и фиксировании объёма мочи, выделяемой каждые 3 часа в течение суток.
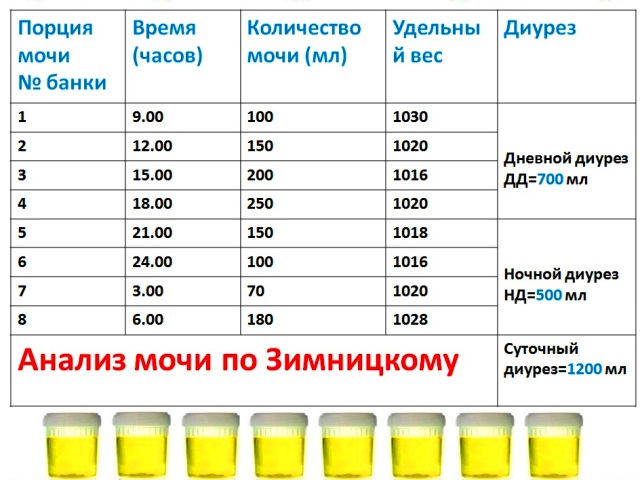
Если по результатам пробы Зимницкого наблюдаются полиурия (повышенное количество выделяемой мочи), никтурия (преобладание ночных выделений мочи над дневными), гипоизостенурия (низкая плотность мочи в сочетании с отсутствием её колебаний), то это свидетельствует о почечной недостаточности
Для выявления причин развития почечной недостаточности назначаются магнитно-резонансная томография (МРТ) и компьютерная томография (КТ), методы лучевой терапии.
Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) преследуют одну и ту же важную цель — изучить и «отсканировать» внутренние органы и системы человека. Метод КТ базируется на рентгеновском излучении, которым воздействуют на необходимую область. Для МРТ применяется ядерно-магнитный резонанс.
Лечение почечной недостаточности
При возникновении любых признаков, указывающих на болезнь почек, необходимо обратиться к нефрологу — врачу, который специализируется на патологии почек. Терапия острой почечной недостаточности должна начинаться незамедлительно и в условиях стационара.
Прежде всего необходимо устранить причину, по которой развился недуг:
- при большой потере крови восстанавливают её объём путём внутривенного введения коллоидных растворов плазмы;
- при сахарном диабете нормализуют значение сахара в крови;
- при гипертоническом кризе — артериальное давление;
- при низком гемоглобине назначают препараты железа;
- при инфекционном заболевании — антибиотики;
- при отравлении лекарственными препаратами — промывание желудка;
- при отравлении тяжёлыми металлами — очищение крови и т. д.
Для нормализации мочеотделения пациенту вводится катетер или нефростома (дренажная трубка, которую устанавливают в почку для отвода мочи из больного органа), назначаются мочегонные препараты (Фуросемид, Верошпирон и др.), для предупреждения тромбообразования и ишемических осложнений — лекарства, разжижающие кровь (Курантил, Тиклид и др.), для восстановления микроциркуляции в почках — гормональная терапия (Допамин).
Крайне важно следить за соотношением потреблённой и выделенной жидкости, не допускать обезвоживания, соблюдать безбелковую диету, принимать витамины.
При неудачном нехирургическом лечении острой формы почечной недостаточности или при наступлении терминальной стадии хронической формы проводится внепочечная чистка крови (гемодиализ) или пересадка почки.
Отзывы о лечении
я белок ограничиваю, воды пью много, клюкву, травяные чаи. Вот сколько вес не набираю, похудела на 4,5 кг, я имею в виду, до болезни я была тяжелее, чем сейчас.. может, времени прошло мало… я начала небольшие пробежки по 20–25 минут. В принципе ограничений в движениях никаких не чувствую..
Мой муж, трижды в неделю он на диализе, почки работают частично. Первое время с диализом было нелегко, трубка в сонной артерии, самочувствие тоже неважное. Потом подготовили сосуды на предплечье, начали делать через них. Конечно, жизнь изменилась, теперь не можем себе позволить куда-то поехать, на один день только. Муж нервничал поначалу, потом мы поговорили, что жизнь есть жизнь, она вот так повернулась, значит, это надо принять. Сейчас успокоился.
У меня был сепсис, из-за которого выздоравливающие почки отказали вторично. Но и после этого они восстановились. Нужно было поддерживающее лечение, в котором мне одни нефрологи отказали, а к другим я не могла поехать. Поэтому итогом было 5 лет диализа и родственная пересадка почки.

Процедура гемодиализа проводится в гемодиализных центрах не менее двух раз в неделю и длится около 6 часов
Почечная недостаточность у детей
У маленьких пациентов почечная недостаточность встречается не так часто, как у взрослых, и протекает преимущественно в острой форме.
На первом году жизни почечная недостаточность в острой форме зачастую возникает в результате:
- внутриутробных патологий развития;
- нехватки кислорода во время родов;
- отравления при медикаментозном лечении.
У детей старше 1 года острую форму могут также спровоцировать:
- урологические заболевания;
- болезни инфекционного характера;
- патологии эндокринной системы;
- ожоги;
- шоковые состояния т. д.
Хроническая форма почечной недостаточности встречается довольно редко и развивается обычно на фоне врождённой аномалии почек. Симптомы почечной недостаточности у детей несильно отличаются от признаков заболевания у взрослых и могут долго не давать о себе знать.
Наиболее явными проявлениями служат:
- уменьшение количества мочеотделений;
- отёчность конечностей и лица;
- желтушный цвет кожи;
- сыпь;
- плохое самочувствие и отсутствие аппетита.

Обычно пожелтение кожи у ребёнка с почечной недостаточностью начинается с головы, а после распространяется на грудь, живот, руки и ноги
При любом подозрении на почечную недостаточность у ребёнка необходимо незамедлительно обратиться к педиатру, провести анализ крови и мочи, а также сделать УЗИ почек.
Лечение почечной недостаточности у малышей не отличается от терапии заболевания у взрослых и носит комплексный характер, направленный на лечение заболевания, вызвавшего почечную недостаточность, восстановление мочеиспускания, водно-электролитного баланса.
Прогноз лечения и возможные осложнения недуга
После восстановления суточного количества мочеиспусканий до нормы удовлетворительное функционирование почек отмечается у 60 больных из 100. При диагностировании заболевания в ренальной форме 30 больным из 100 требуется регулярное проведение очистки крови от токсических продуктов жизнедеятельности организма (гемодиализ).
Наиболее вероятные осложнения острой формы почечной недостаточности:
- хронический пиелонефрит (воспаление почечных канальцев);
- хроническая почечная недостаточность.
На результат лечения хронической формы почечной недостаточности огромное влияние оказывает стадия, на которой была начата терапия, а также серьёзность заболевания, вызвавшего данную патологию. Проведение внепочечной чистки крови и трансплантация почки помогают человеку побороть смерть и продлить жизненный путь.
Как избежать почечной недостаточности
Для того чтобы предупредить развитие почечной недостаточности, необходимо:
- вести здоровый образ жизни;
- соблюдать безбелковую диету и ограничить использование соли;
- исключить употребление алкогольных напитков и курение;
- употреблять витамины, а при низком гемоглобине — препараты железа;
- принимать лекарственные препараты только по назначению врача;
- проходить ежегодную диспансеризацию;
- проводить своевременную терапию имеющихся патологий;
- избегать нервной нагрузки организма;
- избегать обезвоживания;
- избегать переохлаждения и т. д.
Видео: Елена Малышева рассказывает о почечной недостаточности
Почечная недостаточность является тяжёлой патологией, которая нередко приводит к летальному исходу. Своевременная диагностика и лечение дают шанс человеку вести полноценную и активную жизнь. Особенно важно предупредить развитие недуга у ребёнка, так как прекращение функционирования почек оказывает глубокое негативное воздействие на растущий организм.